Loxosceles - Aranha marrom
Classificação
Nome Popular: Aranha marrom
Nome Científico: Loxosceles sp. Várias são as espécies descritas para o Brasil. As principais causadoras de acidentes são: Loxosceles intermedia (predomina nos estados do sul do país) Loxosceles laeta (ocorre em focos isolados em várias regiões do país, principalmente no estado de Santa Catarina) e Loxosceles gaucho (predomina no estado de São Paulo).
Ordem: Sicariidae
Família: Araneae
Loxosceles sp
Loxosceles olhos
Descrição
Aranha pequena, medindo aproximadamente 1 cm de corpo e 3 cm de envergadura de pernas, o tamanho das pernas é quase três vezes o tamanho do corpo. Cor variando em tons de marrom variado, do marrom pálido (L. laeta) a uma tonalidade de chocolate escuro (L. gaucho). São sedentárias e noturnas, fazem teias com aparência de algodão esfiapado, onde capturam insetos. Vivem em lugares escuros quentes e secos. Dentro das residências são encontradas escondidas em roupas de vestir, deixadas no chão pendurada em cabides de parede toalhas e roupas de cama, atrás de quadros, armários, caixas de papelão empilhados e outros objetos que são pouco remexidos e empoeirados, como em paióis, ranchos, galpões e depósitos. Em ambiente externo sob as cascas nos troncos das árvores, entulhos de pedras, telhas, tijolos, madeira entre outros. Examinadas com lupa apresentam seis olhos, que brilham como pérolas, distribuídos em forma de meia-lua.
Ações do Veneno
|
ATENÇÃO Todos os pacientes picados ou com sintomas sugestivos de picada por Aranha marrom devem ser encaminhados para avaliação médica. A picada geralmente não é valorizada pelo paciente, pois é pouco dolorosa e pode passar despercebida. Normalmente só procura o médico quando aparecem os sintomas, entre 6 e 12 horas após a picada. |
O componente mais importante do veneno loxoscélico é a enzima esfingomielinase-D que, por ação direta ou indireta, atua sobre os constituintes das membranas das células, principalmente do endotélio vascular e hemácias. Em virtude desta ação, são ativadas as cascatas do sistema complemento, da coagulação e das plaquetas, desencadeando intenso processo inflamatório no local da picada, acompanhado de obstrução de pequenos vasos, edema, hemorragia e necrose focal. A ativação desses sistemas participa também da patogênese da hemólise intravascular observada nas formas mais graves de envenenamento.
O acidente por Loxosceles pode desencadear no paciente apenas um quadro cutâneo (com ou sem necrose) ou um quadro visceral (hemólise maciça), ou ainda um quadro cutâneo-visceral. Em SC foram identificadas duas espécies, a Loxosceles intermedia e a Loxosceles laeta. L. laeta encontra-se mais na região sul e a L. intermédia encontra-se mais nas regiões nordeste, norte e do meio ao extremo oeste de Santa Catarina. O envenenamento mais grave parece acontecer nos acidentes por L. laeta.
Manifestações Clínicas
A picada geralmente não é valorizada pelo paciente, pois é pouco dolorosa e pode passar despercebida. Procuram atendimento quando surgem sintomas, geralmente acima de 6 horas da picada. Raramente a aranha é capturada para identificação, assim, o diagnóstico é realizado na maioria das vezes com base nas características clínico-epidemiológicas dos acidentes.
FORMA CUTÂNEA: A instalação é lenta e progressiva caracterizada por dor, edema endurado e eritema no local da picada. Estes sintomas locais evoluem nas primeiras 24 horas podendo variar sua apresentação, desde:
Lesão incaracterística: Apenas bolha de conteúdo seroso, edema discreto, eritema, prurido, calor, rubor, com ou sem dor em queimação.
Lesão provável ou sugestiva: Dor em queimação de início precoce, edema endurado, eritema, bolha e equimose.
Lesão característica: Dor em queimação, edema endurado, eritema, lesões hemorrágicas focais (equimóticas/violáceas) mescladas com áreas pálidas de isquemia (placa marmórea). Necrose de grau variável ou bolha serosanguinolento ou hemorrágica. Aos poucos a necrose toma conta da área e a evolução pode resultar em uma cicatriz deprimida, às vezes retrátil, de difícil cicatrização (em torno de 4 semanas).
Forma edematosa: Picadas em tecido frouxo, como a face, apresentam edema exuberante e geralmente não evoluem para necrose.
Observações: A forma cutânea representa a maioria dos casos. Pode vir acompanhada de alterações do estado geral como febre nas primeiras 24 horas, náuseas, vômitos, cefaléia, exantema morbiliforme, prurido generalizado, manifestações de mal estar.
FORMA CUTÂNEA-HEMOLÍTICA (CUTÂNEA-VISCERAL):
- Forma mais grave do loxoscelismo, ocorrendo com maior frequência nas regiões com predomínio da espécie Loxosceles laeta, como no estado de Santa Catarina.
- Hemólise intravascular maciça: As manifestações clínicas (anemia, icterícia e hemoglobinúria) se instalam geralmente nas primeiras 24 horas pós - picada. Os casos graves podem evoluir para insuficiência renal aguda, de etiologia multifatorial (diminuição da perfusão renal, hemoglobinúria e CIVD) principal causa de óbito no loxoscelismo. Pode apresentar também hepatomegalia, trombocitopenia, CIVD, leucocitose com elevada neutrofilia, oligúria, anúria.
- Pode vir acompanhada de alterações do estado geral como febre nas primeiras 24 horas, exantema morbiliforme, prurido generalizado, manifestações de mal estar, mais raramente náuseas, vômitos, diarréia, sonolência irritabilidade e até coma.
- A severidade da reação sistêmica (visceral) não tem relação com a severidade do quadro local.
Tratamento
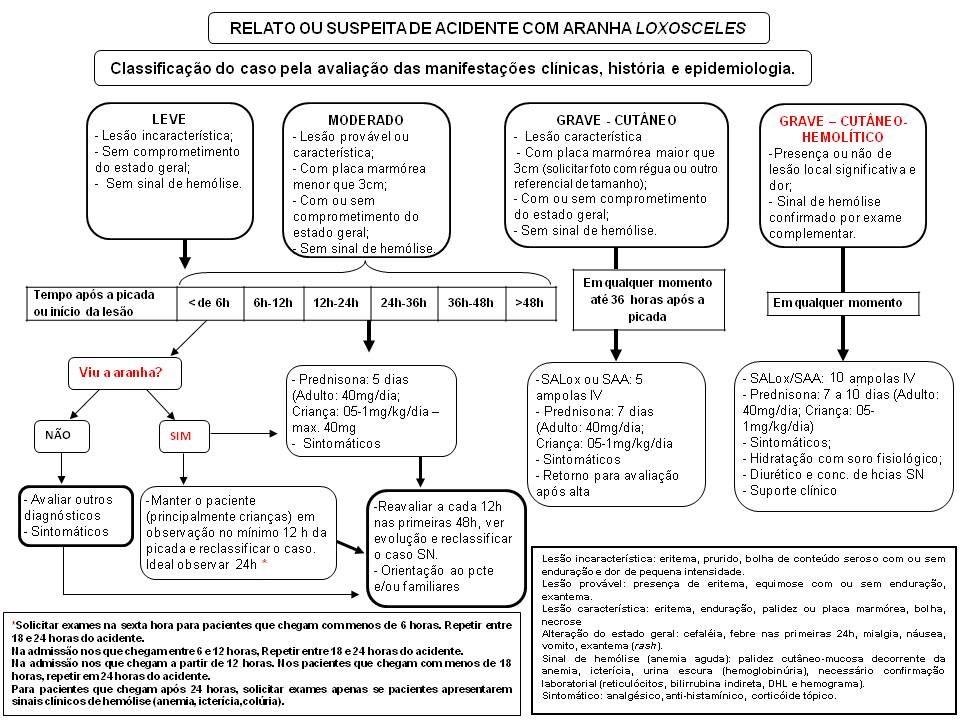
O tratamento será realizado conforme a classificação da gravidade do caso - Leve, Moderado, Grave Cutâneo ou Grave Cutâneo-Hemolítico - e deve considerar o período de evolução das lesões e das manifestações sistêmicas.
IMPORTANTE: Sempre solicitar o encaminhamento de imagens da lesão com régua ou outro referencial de medida (como palito de fósforo, caneta) ao lado da lesão, e uma foto panorâmica, via aplicativo WhatsApp.
Quadro 1: Classificação quanto à gravidade, manifestações clínicas e as medidas terapêuticas recomendadas:
|
Classificação |
Manifestações Clínicas |
Tratamento |
Observação |
|---|---|---|---|
|
Cutâneo Leve |
|
|
|
|
Cutâneo Moderado |
|
|
|
|
Cutâneo Grave |
|
|
*O SALox não tem em estoque no momento, utilizar o SAAr. |
|
Cutâneo-Hemolítico Grave |
|
|
*O SALox não tem em estoque no momento, utilizar o SAAr. |
1. Geral/Sintomáticos:
- Corticosteróides: A prednisona é o medicamento de escolha, na dose de 40mg/dia em adultos e 0,5-1mg/kg/dia em crianças (máximo de 40mg/dia), por via oral, durante períodos de 5 a 7 dias conforme a classificação de gravidade do caso. Essa dose deve ser fracionada a cada 12 horas.
- Analgésico: Dipirona ou paracetamol para dor leve. Em alguns casos a dor pode ser muito importante, sendo indicado o uso de medicamentos como a associação paracetamol-codeína.
- Antibiótico: Apenas em caso de infecção secundária. Administrar visando à cobertura de patógenos da pele, por exemplo, cefalexina VO ou cefalotina EV.
- Hidratação: Pacientes com a forma cutâneo-hemolítica devem ser mantidos com boa hidratação, tendo como objetivo uma adequada perfusão renal, a fim de prevenir a necrose tubular aguda.
- Tratamento da lesão dermonecrótica:
- Aplicação de compressas frias auxiliam no alívio da dor local.
- Limpeza periódica da lesão, visando prevenir a infecção secundária.
- O desbridamento do tecido necrosado deve ser realizado apenas quando houver a delimitação da área de necrose, que ocorre geralmente após a segunda semana. Em situações onde haja perda tecidual importante, avaliar a necessidade de enxerto ou correção de cicatrizes.
2. Específico: A soroterapia antiveneno está indicada nos casos Grave-Cutâneo em até 36h após o acidente ou Grave Cutâneo-Hemolítico em qualquer momento. Pode ser utilizado o Soro Antiloxoscélico (SALox), ou na falta deste o Soro antiaracnídico (Loxosceles, Phoneutria e Tityus) (SAAr). *O SALox não tem em estoque, pois o laboratório produtor o CPPI /PR, está em reforma, e não tem previsão para o retorno das suas atividade. Utilizar o SAAr.
SOROTERAPIA: As ampolas do Soro antiaracnídico (Loxosceles e Phoneutria) devem ser diluídas em 100 ml a 200 ml de SF ou SG5%, para administrar-se por via endovenosa (EV), em 30 minutos, sendo o paciente monitorado pela equipe médica e/ou da enfermagem durante este procedimento.
MEDICAÇÃO PRÉVIA: Fazer 15 minutos antes da soroterapia:
- Anti-H1: Difenidramina 1 mg/Kg EV (máx 50 mg). Na indisponibilidade da Difenidramina, utilizar um anti-histamínico VO (como a Dexclorfeniramina ou a Loratadina).
- Corticóide: Hidrocortisona 10 mg/Kg EV (máx 500 mg).
Observação:
- Gestantes, mulheres amamentando e crianças podem receber a soroterapia específica normalmente, nas mesmas doses indicadas.
Exames/Monitorização
Não existe um exame específico para diagnóstico. Porém, alguns exames laboratoriais ajudam a avaliar a presença de alterações hemolíticas.
São solicitados para descartar o caso Cutâneo-hemolítico:
- Hemograma com contagem de reticulócitos: observa-se diminuição do hematócrito e da hemoglobina, leucocitose e aumento dos reticulócitos,
- Parcial de urina: o mais comum é hemoglobinúria, hematúria e proteinúria em casos de IRA.
- Bilirrubinas: aumento da bilirrubina indireta.
|
Para pacientes que chegam com menos de 6 horas, solicitar exames na sexta hora e repetir entre 18 e 24 horas do acidente. Na admissão nos que chegam entre 6 e 12 horas, repetir entre 18 e 24 horas do acidente. Na admissão nos que chegam a partir de 12 horas e repetir em 24 horas do acidente. Para pacientes que chegam após 24 horas, solicitar exames apenas se apresentarem sinais clínicos de hemólise (anemia, icterícia, colúria). |
Nos casos de pacientes que apresentam hemólise, importante avaliar a função renal (uréia e creatinina, Na, K), Coagulação sanguínea (TP/TAP, TTPA, KPTT), Plaquetas, Função hepática (TGO, TGP) e bilirrubina (hiperbilirrubinemia indireta).
Prognóstico
O prognóstico, na maioria dos casos, é bom. Pode demorar meses para a cicatrização completa em casos de lesões necróticas extensas e profundas (as lesões mais graves costumam ocorrer em áreas do corpo com maior camada de hipoderme e em pacientes do sexo feminino)
Reação ao Soro
A soroterapia antiveneno não é um procedimento isento de riscos, havendo possibilidade do aparecimento de reações, que podem ser classificadas em precoces e tardias:
- REAÇÕES PRECOCES: A maioria ocorre durante a infusão do antiveneno e nas duas horas subsequentes. Geralmente leves, mas devem ser mantidos em observação, no mínimo por 24 horas, para detecção de outras reações que possam ser relacionadas à soroterapia. Os sinais e sintomas mais frequentes são: urticária, tremores, tosse, náuseas, dor abdominal, prurido e rubor facial. Raramente graves, semelhantes a reação anafilática ou anafilactóide. Nestes casos, os pacientes podem apresentar arritmias cardíacas, hipotensão arterial, choque e/ou quadro obstrutivo de vias respiratórias. Na presença de reações devem ser tomadas as seguintes medidas: suspender temporariamente a infusão do soro antiveneno e tratar as reações. Uma vez controlada a reação ao soro, a soroterapia antiveneno deve ser reiniciada. O soro pode ser diluído em SF ou soro glicosado a 5 %, numa razão de 1:2 a 1:5 e infundido mais lentamente.
- REAÇÕES TARDIAS: Também conhecida como Doença do Soro. Pode ocorrer entre 5 a 24 dias após a administração do soro antiveneno. Os pacientes podem apresentar febre, artralgia, linfoadenomegalia, urticária e proteinúria. Tratamento recomendado com corticosteróide: Prednisona, dose: 1mg/kg dia (máximo de 60 mg) por 5 a 7 dias.
Entregar a "Carta de Reação Tardia ao Soro" para todos os pacientes que receberam soro antiveneno:
Carta de Reação Tardia ao Soro
Fluxograma
Diagnóstico Diferencial
Dependendo da fase evolutiva da lesão, algumas afecções dermatológicas como picadas de inseto, dermatite alérgica, abscesso cutâneo, lesões herpéticas, ectima gangrenoso, fasciíte necrosante, leishmaniose cutânea, pioderma gangrenoso, fase inicial da Doença de Lyme (borreliose), e fitofotodermatose, entre outras.
Referências
BRASIL. Manual de diagnóstico e tratamento de acidentes por animais peçonhentos. 2ª ed. - Brasília: Fundação Nacional de Saúde, 2001. 120.Manual de Diagnóstico e Tratamento de Acidentes por Animais Peçonhentos - 2001
CARDOSO, J.L.C. et al. Animais Peçonhentos no Brasil: biologia, clínica e terapêutica dos acidentes. 2ª Edição. São Paulo: Sarvier, 2009
Protocolo clínico para acidente por aranha do gênero Loxosceles - “Aranha Marrom”. Disponível em:http://portalsaude.saude.gov.br/index.php/o-ministerio/principal/leia-mais-o-ministerio/197-secretaria-svs/10400-animais-peconhentos-utilizacao-racional-de-anivenenos. Acesso em: 06 de agosto de 2016.
Loxosceles. Auxílio ao Atendimento. Monografias CIT/SC, 2016.
Elaboração: Equipe CIT/SC
Atualizado em: Dezembro de 2016.


Nenhum comentário para exibir
Nenhum comentário para exibir