Bothrops - Jararaca
Classificação
Nome Popular: Jararaca, jararacussu, urutu-cruzeira, cruzeira, jararaca-do-rabo-branco, malha-de-sapo, patrona, surucucurana, combóia, caiçara, e outras denominações.
Nome Científico: Bothrops spp, Bothrops jararaca, Bothrops jararacussu, Bothrops alternatus, Bothrops neuwiedi, entre outras. Compreende cerca de 30 espécies, distribuídas por todo o território nacional.
Ordem: Serpentes
Família: Viperidae
Bothrops jararaca - Fosseta loreal e desenhos na lateral do corpo
Bothrops jararacussu
Descrição
Serpentes do gênero Bothrops apresentam colorido muito variável desde tons castanho claros até coloração quase que completamente preta, mas são característicos os desenhos semelhantes a “V” ou "U" invertido ou semelhante a "gancho de telefone" na lateral do corpo. Presença de fosseta loreal (orifício localizado na cabeça, entre o olho e a narina) e cauda lisa até a extremidade. A dentição é solenóglifa, isto é, os dentes fixos são menores e em pequeno número, destacando-se os que injetam o veneno, que são longos, dianteiros, completamente canaliculados, (semelhantes a uma agulha de injeção), curvados para trás quando a serpente está com a boca fechada e capazes de moverem-se para frente no momento em que ela desfere o bote. Estas serpentes habitam principalmente zonas rurais e periferias de grandes cidades, preferindo ambientes úmidos como matas e áreas cultivadas e locais onde haja facilidade para proliferação de roedores (paióis, celeiros, depósitos de lenha). Têm hábitos predominantemente noturnos ou crepusculares. Podem apresentar comportamento agressivo quando se sentem ameaçadas, desferindo botes sem produzir ruídos. O acidente botrópico é responsável por cerca de 90% dos envenenamentos no Brasil.
Ações do Veneno
ATENÇÃO Todos os pacientes picados ou com suspeita de acidente com serpentes devem ser encaminhados imediatamente para avaliação médica e tratamento como soro específico. |
Apresenta três ações bem conhecidas: proteolítica, coagulante e hemorrágica:
1. AÇÃO PROTEOLÍTICA: Responsável pelos sintomas inflamatórios locais, como dor, edema, bolhas e necrose.
2. AÇÃO COAGULANTE: Responsável pela incoagulabilidade sangüínea. Os venenos botrópicos ativam de modo isolado ou simultâneo o fator X e a protrombina. Possui também ação semelhante à trombina, convertendo o fibrinogênio em fibrina. Essas ações produzem distúrbios da coagulação, caracterizados por consumo dos seus fatores, geração de produtos de degradação de fibrina e fibrinogênio, levando a incoagulabilidade sangüínea. Quadro semelhante ao da C.I.V.D.
3. AÇÃO HEMORRÁGICA: Decorrente da ação das hemorraginas que provocam lesões na membrana basal dos capilares, associada à plaquetopenia e alterações da coagulação.
Observação: Podem ser observadas variações na composição do veneno dependendo da espécie, da região geográfica e do tamanho da serpente. Os filhotes (até +/- 35cm) tem predominância da fração coagulante e, muitas vezes, sem sintomas locais.
Manifestações Clínicas
Quadro Clínico Local: Marca das presas, geralmente visível, às vezes uma única, ou arranhadura ou eventualmente não visível. Sangramentos e equimoses no ponto da picada. Dor e edema endurado no local da picada, de intensidade variável e, em geral, de instalação precoce e caráter progressivo, podendo estender-se a todo o membro. Infartamento ganglionar e bolhas podem aparecer na evolução, acompanhados ou não de necrose.
Quando Clínico Sistêmico: Além de sangramentos em ferimentos cutâneos preexistentes, podem ser observadas hemorragias à distância como gengivorragias, epistaxes, hematêmese e hematúria. Em gestantes, há risco de hemorragia uterina. Podem ocorrer náuseas, vômitos, sudorese, hipotensão arterial e, mais raramente, choque.
Complicações:
A) INSUFICIÊNCIA RENAL AGUDA (IRA): A patogênese pode ser multifatorial: ação direta do veneno sobre os rins, isquemia renal secundária à deposição de microtrombos nos capilares, desidratação ou hipotensão arterial ou choque.
B) CHOQUE: Raro e aparece nos casos graves, patogênese multifatorial: liberação de substâncias vasoativas, seqüestro de líquido na área do edema e de perdas por hemorragias.
C) SÍNDROME COMPARTIMENTAL: Nos casos graves, decorre da compressão do feixe vásculo-nervoso conseqüente ao grande edema, produzindo isquemia de extremidades. manifestações mais importantes são dor intensa, parestesia, diminuição da temperatura do segmento distal, cianose e déficit motor.
D) INFECÇÃO SECUNDÁRIA E ABSCESSO: Sua ocorrência varia de 10 a 20%. A ação proteolítica do veneno botrópico favorece o aparecimento de infecções locais. Os germes patogênicos podem provir da boca do animal, da pele do acidentado ou do uso de contaminantes sobre o ferimento. as bactérias isoladas desses abscessos são bacilos gram-negativos, anaeróbios e, mais raramente, cocos gram-positivos.
E) NECROSE: Associada à isquemia local decorrente de lesão vascular e de outros fatores como infecção, trombose arterial, síndrome de compartimento ou uso indevido de torniquetes. o risco é maior nas picadas em extremidades (dedos) podendo evoluir para gangrena.
Diagnóstico
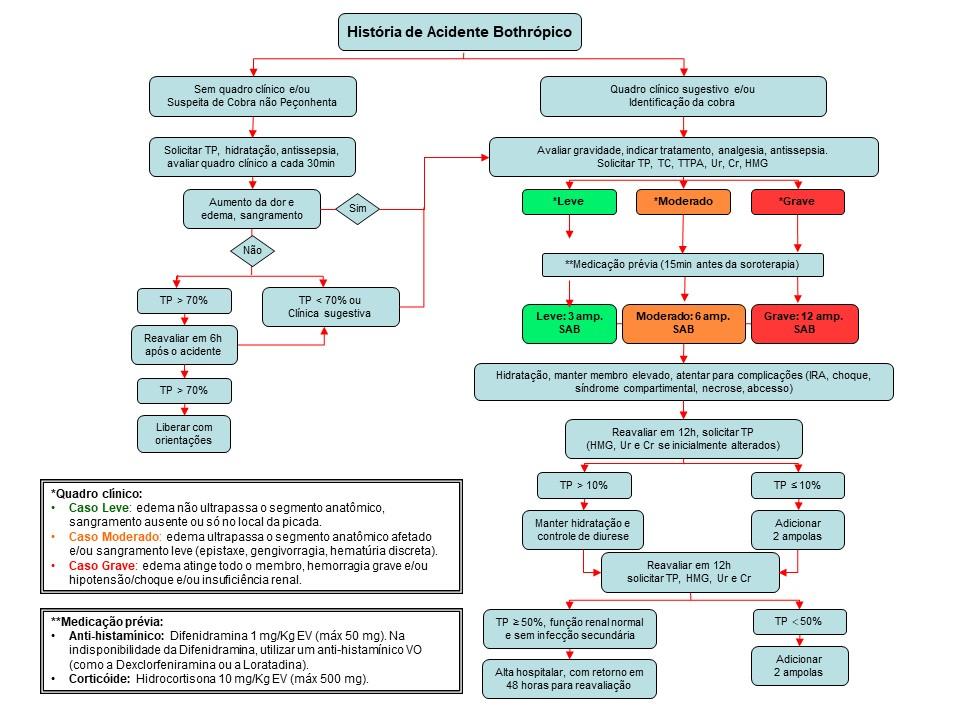
O diagnóstico é realizado pela visualização ou identificação da serpente, quadro clínico (principalmente dor e edema) e/ou laboratorial (alteração dos exames de coagulação).
Casos em que paciente viu e/ou trouxe a cobra com presença de manifestações clínicas:
- Classificar o caso (Leve, Moderado ou Grave) e iniciar o tratamento com Soro Antibotrópico (SAB) o mais breve possível e demais procedimentos.
- Se possível, solicitar o envio de foto do local da picada e da cobra. Fone (Whatsapp): (48) 99902-2683.
Casos de picada SEM SINTOMAS (viu ou não a cobra) ou SUSPEITA DE UMA COBRA NÃO PEÇONHENTA:
- Solicitar exames de coagulação na admissão (TP e TTPA) e Hemograma com plaquetas. Deixar o paciente em observação, reavaliar a cada 30min, e frente resultados alterados ou aos primeiros sintomas e sinais de dor e edema indicar o SAB.
- Se exames normais na admissão, continuar observando o aparecimento de sinais de dor e edema, na ausência destes repetir exames de coagulação (TP e TTPA) e Hemograma com plaquetas, após 6 horas da picada.
- Se os exames permanecerem inalterados, após 6 horas da picada, e paciente assintomático liberar o paciente, provável acidente por cobra não peçonhenta (proceder limpeza local com água e sabão e verificar anti-tetânica).
Tratamento
Consiste na administração, o mais precocemente possível, do soro antibotrópico (SAB) por via intravenosa e condutas para evitar as complicações.
Quadro 1: Classificação quanto à gravidade, manifestações clínicas e as medidas terapêuticas recomendadas:
Classificação | Manifestações Clínicas | Tratamento Específico | Observação |
|---|---|---|---|
Leve |
|
|
|
Moderada |
|
|
|
Grave |
|
|
|
*OBSERVAÇÃO: Na ausência de Soro Antibotrópico (SAB) utilizar o Soro Antibotrópico-Crotálico (SABC) nas mesmas doses.
1. Específico: Soroterapia antiveneno - Soro antibotrópico (SAB).
SOROTERAPIA: As ampolas do Soro antibotrópico (SAB) devem ser diluídas em 100 ml a 200 ml de SF ou SG5%, para administrar-se por via endovenosa (EV), em 30 minutos, sendo o paciente monitorado pela equipe médica e/ou da enfermagem durante este procedimento.
MEDICAÇÃO PRÉVIA: Fazer 15 minutos antes da soroterapia:
- Anti-H1: Difenidramina 1 mg/Kg EV (máx 50 mg). Na indisponibilidade da Difenidramina, utilizar um anti-histamínico VO (como a Dexclorfeniramina ou a Loratadina).
- Corticóide: Hidrocortisona 10 mg/Kg EV (máx 500 mg).
Observação:
- Gestantes, mulheres amamentando e crianças podem receber a soroterapia específica normalmente, nas mesmas doses indicadas.
2. Geral:
- Classificar o caso, verificar sangramentos, avaliar intensidade e extensão do edema.
- Solicitar exames laboratoriais na admissão, sem retardar o início do SAB. Repetir em 12h e 24h.
- Efetuar dois acessos venosos (SAB e HEV), atentar para possível reação ao soro. Iniciar hidratação EV e VO.
- Lavar o local da picada, manter o paciente em repouso.
- APÓS a infusão do SAB, manter membro elevado para evitar progressão do edema (durante infusão, manter membro na altura do coração).
- Analgesia para alívio da dor (evitar AINES).
- Monitorar sinais vitais e controle da diurese em mL.
- Verificar vacinação antitetânica.
- Período mínimo observação: 24h após SAB.
HIDRATAÇÃO E INJÚRIA RENAL AGUDA:
A injúria renal aguda é uma das principais complicações do acidente botrópico. A hidratação adequada durante as PRIMEIRAS HORAS é a principal forma de prevenção da injúria renal aguda. A solução salina isotônica endovenosa (NaCl 0,9%) é a terapia recomendada. A quantidade ideal para cada paciente deve ser determinada pelo julgamento clínico do médico assistente. De forma geral, para a maioria dos pacientes jovens e sem história de cardiopatia, sugere-se:
- SF 0,9% 1000 ml EV na primeira hora + SF 0,9% 3000 ml EV nas primeiras 24 horas.
A monitorização da diurese de forma não invasiva (diurese em frasco), A CADA 6 HORAS, durante as primeiras 24 horas, é fundamental para a detecção precoce da injúria renal aguda.
A dosagem da Creatinina na admissão do paciente e após 24 horas é fundamental para a detecção precoce da injúria renal aguda.
A injúria renal aguda é definida por qualquer um dos indicadores abaixo:
- aumento da Creatinina sérica ≥ 0,3 mg/dl dentro das primeiras 48 horas; ou
- aumento da Creatinina sérica ≥ 1,5 vezes o valor basal (conhecido ou presumido nos últimos 7 dias); ou
- volume urinário < 0,5 ml/Kg/hora por 6 horas
Deve-se avaliar a presença de fatores que aumentam a susceptibilidade à injúria renal aguda:
- desidratação ou depleção hídrica
- idade avançada
- sexo feminino
- raça negra
- doença renal crônica
- doenças crônicas (coração, pulmão, fígado)
- diabetes mellitus
- câncer
- anemia
O uso de diuréticos não está indicado na prevenção ou tratamento da injúria renal aguda, exceto no manejo da sobrecarga hídrica.
Deve-se evitar o uso de medicamentos nefrotóxicos, como antibióticos aminoglicosídeos e antiinflamatórios não hormonais.
EDEMA INTENSO: Caso o edema for ou se tornar intenso e extenso, acometendo todo o segmento anatômico, pode se iniciar terapia com Dexametasona:
- Adultos: 4mg, EV de 6 em 6 horas por no máximo 5 dias.
- Crianças: 0,06mg/Kg, EV de 6 em 6 horas por no máximo 5 dias.
- Na vigência de infecção associada tratar também com antibioticoterapida adequada.
INFECÇÃO E/OU ABSCESSO: O uso de antibióticos é indicado só na evidência de infecção e não profilaticamente.
Quando há formação de bolha no local da picada, recomenda-se aspiração do conteúdo da bolha com agulha fina (pode orientar utilizar a seringa de insulina), pois há evidências que há veneno no conteúdo da bolha.
Um bom esquema antibiótico seria o uso de Ceftriaxona (Rocefim), IV associada Clindamicina (7 dias). A Ceftriaxona cobre bem bactérias Gram (-), e também Gram (+) e Clindamicina cobre os anaeróbios. Outra opção é o uso de Amoxicilina + Clavulanato (A vantagem desta opção é a possibilidade de utilizar a medicação via oral quando da alta do paciente).
- Dose Ceftriaxona: Adultos 1 a 2g EV 1 a 2 vezes ao dia para (depende da gravidade da infecção); Crianças 50 a 100mg/kg/dia (pode-se fazer dose única ou dividir em duas doses).
- Dose Clindamicina: Adultos 600mg EV de 8 em 8 horas; Crianças 25 a 40mg/kg/dia divididas em 3 a 4 doses.
Exames/Monitorização
Admissão: TAP, TTPA, Hemograma com plaquetas, Parcial de Urina, Uréia e Creatinina.
12 horas após SAB: TAP, TTPA (Uréia e Creatinina se inicialmente alterados).
24 horas após o SAB: TAP, TTPA, Hemograma com plaquetas, Parcial de Urina, Uréia e Creatinina. Se alteração da função renal solicitar eletrólitos (Sódio e Potássio).
O controle da eficácia do soro antibotrópico deve ser realizado pela determinação do TAP 12 e 24 horas após o término da soroterapia:
- Se após 12 horas do SAB, os exames estiverem incoaguláveis (TAP com atividade menor que 10 %), recomenda-se dose adicional de 2 ampolas de soro antibotrópico.
- Se após 24 horas do SAB os exames não estiverem normalizados (TAP com atividade inferior a 50%), recomenda-se dose adicional de 2 ampolas de soro antibotrópico.
Prognóstico
Se o paciente receber a soroterapia específica em tempo hábil, diminuindo o risco de complicações, o prognóstico geralmente é bom.
Alta Hospitalar: O paciente poderá ter alta se 24h após o SAB, a Atividade de Protrombina for ≥ 50%, a função renal normal e sem sinais de infecção secundária. Lembrar de verificar vacinação antitetânica e orientações sobre reação tardia ao soro.
Reação ao Soro
A soroterapia antiveneno não é um procedimento isento de riscos, havendo possibilidade do aparecimento de reações, que podem ser classificadas em precoces e tardias:
REAÇÕES PRECOCES: A maioria ocorre durante a infusão do antiveneno e nas duas horas subsequentes. Geralmente leves, mas devem ser mantidos em observação, no mínimo por 24 horas, para detecção de outras reações que possam ser relacionadas à soroterapia. Os sinais e sintomas mais frequentes são: urticária, tremores, tosse, náuseas, dor abdominal, prurido e rubor facial. Raramente graves, semelhantes a reação anafilática ou anafilactóide. Nestes casos, os pacientes podem apresentar arritmias cardíacas, hipotensão arterial, choque e/ou quadro obstrutivo de vias respiratórias. Na presença de reações devem ser tomadas as seguintes medidas: suspender temporariamente a infusão do soro antiveneno e tratar as reações. Uma vez controlada a reação ao soro, a soroterapia antiveneno deve ser reiniciada. O soro pode ser diluído em SF ou soro glicosado a 5 %, numa razão de 1:2 a 1:5 e infundido mais lentamente.
REAÇÕES TARDIAS: Também conhecida como Doença do Soro. Pode ocorrer entre 5 a 24 dias após a administração do soro antiveneno. Os pacientes podem apresentar febre, artralgia, linfoadenomegalia, urticária e proteinúria. Tratamento recomendado com corticosteróide: Prednisona, dose: 1mg/kg dia (máximo de 60 mg) por 5 a 7 dias.
Entregar a "Carta de Reação Tardia ao Soro" para todos os pacientes que receberam soro antiveneno:
Carta de Reação Tardia ao Soro
Fluxograma
Referências
BRASIL. Manual de diagnóstico e tratamento de acidentes por animais peçonhentos. 2ª ed. - Brasília: Fundação Nacional de Saúde, 2001. 120.Manual de Diagnóstico e Tratamento de Acidentes por Animais Peçonhentos - 2001
CARDOSO, J.L.C. et al. Animais Peçonhentos no Brasil: biologia, clínica e terapêutica dos acidentes. 2ª Edição. São Paulo: Sarvier, 2009
Bothrops. Auxílio ao Atendimento. Monografias CIT/SC, 2016.
BRASIL. Ministério da Saúde. Nova abordagem ao tratamento em casos de acidentes por serpentes do grupo Bothrops (“jararacas”) e por escorpiões, em situação de escassez de antivenenos. Agosto de 2016. Disponível em:http://www.saude.gov.br/o-ministro/970-saude-de-a-a-z/animais-peconhentos-aranha/24972-nova-abordagem-ao-tratamento-em-situacao-de-escassez-de-antivenenos
Diagnosis, evaluation, and management of acute kidney injury: a KDIGO summary (Part 1). Kellum JA, Lameire N; KDIGO AKI Guideline Work Group.Crit Care. 2013 Feb 4;17(1):204. doi: 10.1186/cc11454. Review
Recommendation for the management of crush victims in mass disasters. Sever MS, Vanholder R; RDRTF of ISN Work Group on Recommendations for the Management of Crush Victims in Mass Disasters. Nephrol Dial Transplant. 2012 Apr;27 Suppl 1:i1-67. doi: 10.1093/ndt/gfs156.
Elaboração: Equipe CIT/SC
Atualizado em: Julho de 2017.


Nenhum comentário para exibir
Nenhum comentário para exibir